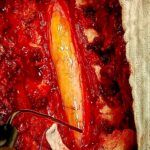
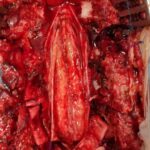
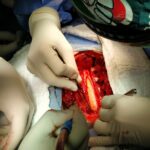
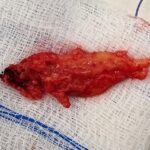
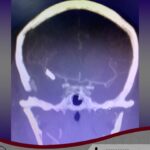
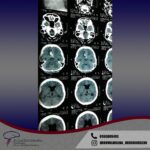
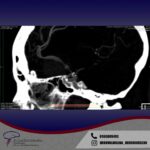
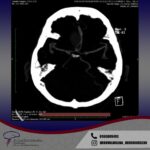
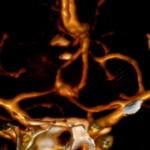
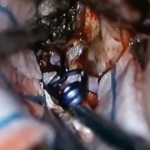
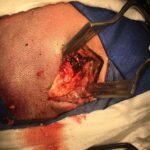
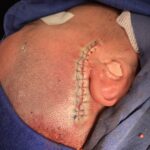
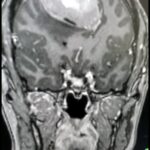
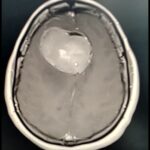
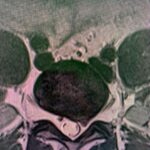
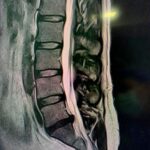
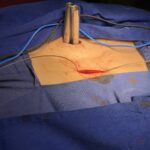
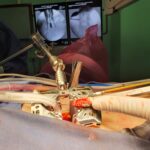
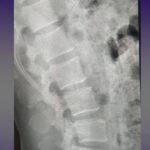
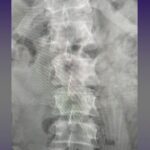
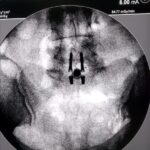
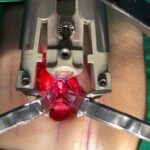
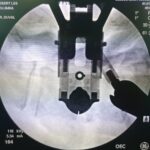
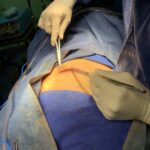
Servicios y casos demostrativos en Quito
Servicios en Quito
Cirugía cerebral
Procedimientos para tratar problemas en el cerebro y estructuras circundantes
Tumores cerebrales
Los tumores cerebrales comprenden un gran grupo de lesiones variadas que se presentan de diferentes maneras. Los objetivos y recomendaciones para el manejo son, por lo tanto, bastante individuales.
En primer lugar se busca un diagnóstico. En ocasiones, la resonancia magnética es suficiente para dar un diagnóstico seguro, pero por lo general es necesario tomar muestras de tejido en el momento de la cirugía. Esto puede ser a través de un procedimiento de biopsia o realizando una resección del tumor. Recientemente ha habido un progreso significativo en el análisis genético de muestras de tumores además de la apariencia «microscópica» estándar para ayudar a tomar decisiones sobre el tratamiento. Esto es particularmente cierto para los «gliomas» y otros tumores «primarios».
Las dos grandes categorías de tumores cerebrales son primarios (que surgen del tejido cerebral) y secundarios (comienzan fuera del cerebro y viajan o comprimen el cerebro). Algunos tumores cerebrales son biológicamente benignos. Estos tumores no necesitan tratamientos postoperatorios a menos que haya recurrencia o patología potencialmente agresiva. Muchos de los tumores primarios y la gran mayoría de los tumores secundarios requerirán un tratamiento postoperatorio adicional: ya sea radioterapia, quimioterapia o ambas.
Los beneficios de la resección tumoral inicial incluyen: precisión del diagnóstico, alivio de los efectos de presión directos e indirectos, curación potencial y, en muchos casos, la mejora en el resultado general al ayudar a los tratamientos postoperatorios adyuvantes. La planificación quirúrgica y las recomendaciones son, por supuesto, altamente individualizadas y dependen de una gran cantidad de factores. La evaluación clínica y radiológica ayudará a determinar el riesgo y los beneficios y, por lo tanto, la idoneidad de la cirugía.
Glioma
Este es un término muy amplio que describe un grupo de tumores unidos por su origen a partir de células «gliales» o de soporte del cerebro. Van desde bajo grado y crecimiento lento hasta alto grado y crecimiento más rápido. El manejo depende del tipo y grado del tumor, así como de un gran número de factores clínicos. El muestreo o toma de biopsia de tejido es necesario para establecer el diagnóstico. Varios subtipos incluyen astrocitoma, GBM (glioblastoma multiforme), oligodendroglioma, ependimoma, meduloblastoma, neurocitoma y ganglioglioma.
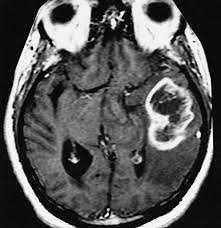
Un Glioma que causa efectos de compresión y «edema»(inflamación)
GBM (glioblastoma multiforme)
Este es el tipo más común de tumor cerebral primario y casi siempre requiere cirugía. Debido a que el tumor es intrínseco y crece a lo largo de las fibras nerviosas, por lo general no es posible curarlo. En cambio, se extirpa la mayor parte del tumor accesible que sea seguro. Después de la operación, se administran radioterapia y quimioterapia. Las pruebas genéticas del tumor también son muy útiles para determinar el mejor tratamiento.
Glioma de bajo grado
Un glioma de bajo grado suele ser una lesión de crecimiento lento con una apariencia característica en la resonancia magnética y la tomografía computarizada. El tratamiento sigue siendo controvertido y varía desde la observación únicamente hasta la biopsia o la resección (quitar el tumor).
Meningioma
Estos tumores comienzan fuera del cerebro y, por lo general, lo comprimen lentamente. Tienen un aspecto característico en la resonancia magnética y la tomografía computarizada. La cirugía se recomienda cuando hay crecimiento tumoral en las imágenes seriadas, síntomas relacionados con el tumor o incertidumbre con el diagnóstico. La cirugía suele ser sencilla, dependiendo de la accesibilidad y, a menudo, loas pacientes se curan de manera efectiva. Sin embargo, se recomienda la vigilancia por resonancia magnética a largo plazo.
Neurinoma acústico (Schwannoma)
Estos son un tipo especial de tumor con un mayor grado de complejidad y pueden ocurrir como parte de un síndrome hereditario. El tumor surge del propio nervio del equilibrio y de la audición y, como resultado, comúnmente se presenta con pérdida auditiva. Este tumor también está estrechamente relacionado con los nervios craneales cercanos y puede causar compresión y disfunción del tronco encefálico subyacente. Las decisiones de tratamiento dependen de una gran cantidad de factores, pero van desde la observación y el control periódico, la resección quirúrgica o la reducción del volumen, o el tratamiento con radiación estereotáctica (radiocirugía).
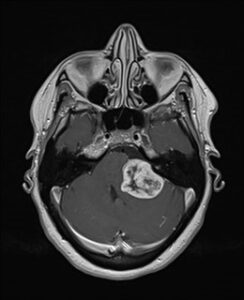
Un gran neurinoma acústico con compresión del tronco encefálico
Metástasis (cáncer)
Cuando un tumor primario se disemina desde su sitio de origen, normalmente lo transporta el torrente sanguíneo. El cerebro es un sitio importante para los depósitos secundarios y estos tumores tienen un aspecto característico en la resonancia magnética. A menudo causan una inflamación cerebral sustancial. Si se desconoce el sitio primario o si una o más lesiones son sintomáticas y accesibles, generalmente se recomienda la extirpación quirúrgica.
Tumores Pituitarios
Los tumores hipofisarios son un grupo específico de lesiones que se sitúan debajo del aparato visual (nervios ópticos) en la base del cráneo. Cuando hay suficiente agrandamiento, pueden presentar alteraciones visuales al comprimir los nervios ópticos o el quiasma desde abajo. También presentan comúnmente desequilibrios hormonales llamados endocrinopatía, ya sea por exceso o por defecto de una hormona específica. Debido a su ubicación en la línea media inmediatamente detrás de la nariz, son fácilmente accesibles con abordajes mínimamente invasivos si se trata de una intervención quirúrgica, es decir a traves de la fosas nasales es posible extraerlos.
Hidrocefalia
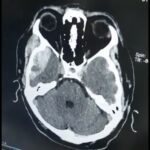
La hidrocefalia se refiere a un problema con la circulación normal de «LCR»( Líquido cerebro espinal o cefalorraquídeo) a través de las cámaras profundas del cerebro y alrededor de los espacios de fluidos especiales alrededor del cerebro. Conduce a una acumulación de líquido y/o presión intracraneal, lo que puede provocar una serie de problemas neurológicos, como dolor de cabeza, problemas para caminar y dificultad con el rendimiento cognitivo (pensamiento y memoria). En sus formas agudas puede poner en poeligro de la vida de fiorma inminente. Ocasionalmente, la causa es un bloqueo dentro de las cámaras de líquido, que bloquea desde el interior, pero más a menudo, no se observa ningún bloqueo discreto y el problema está en los espacios que rodean el cerebro o en la absorción de líquido. La forma más común de tratar este problema es con una «derivación ventriculoperitoneal», pero en algunos casos una «tercer ventriculostomía» (procedimiento endoscópico mínimamente invasivo) evitará efectivamente una hidrocefalia aguda.
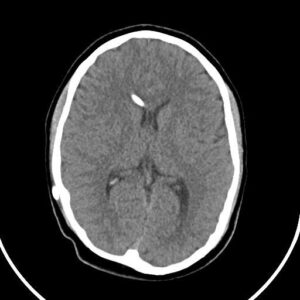
Derivación ventriculoperitoneal colocada por «hidrocefalia»
Malformaciones de Chiari
Las malformaciones de Chiari describen un grupo de trastornos del desarrollo que resultan en una posición anormal del «cerebro posterior». El tipo más común es una lesión de tipo 1, en la que parte de la estructura de equilibrio llamada cerebelo está situada demasiado abajo. Esto conduce a la compresión del tronco encefálico subyacente y a problemas secundarios de acumulación de líquido. Cuando es sintomático o hay problemas evidentes de presión, se recomienda la intervención quirúrgica. El objetivo de la cirugía es crear suficiente espacio en el sitio de la obstrucción para aliviar la compresión y evitar una mayor acumulación de presión del líquido.
Trauma
El trauma puede resultar en una amplia gama de problemas neuroquirúrgicos. Ocasionalmente, el trauma es tan trivial que no hay recuerdo del evento real. El problema más común que necesita tratamiento es un «hematoma subdural» y “hematoma epidural” Si hay efectos de presión en el cerebro o síntomas de la compresión, se recomienda la cirugía. La intervención recomendada va desde un simple agujero de trepanación hasta la extracción del coágulo a través de una craneotomía/craniectomía de importante tamaño.
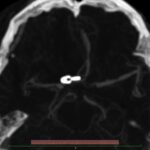
Aneurismas
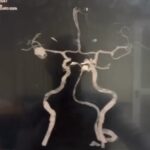
Los aneurismas son un abultamiento de una pared arterial que representa un punto débil. Se encuentran en alrededor del 2-3% de la población y suelen permanecer en silencio hasta que se rompen. Un aneurisma roto generalmente se presenta con el peor dolor de cabeza que haya existido y un inicio rápido de problemas neurológicos. El patrón característico de la hemorragia se denomina «hemorragia subaracnoidea».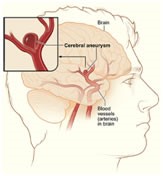
También puede causar la muerte instantánea o provocar una discapacidad permanente. En algunos casos, hay un fuerte historial familiar o una condición genética. La afección hereditaria más común es la enfermedad renal poliquística del adulto. Los factores de riesgo para la ruptura del aneurisma incluyen el tabaquismo, la hipertensión mal controlada y el esfuerzo excesivo. Si no se trata, existe un riesgo anual acumulativo de ruptura y se recomienda una vigilancia periódica.
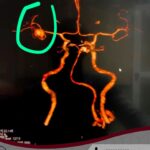
El patrón de hemorragia típico que se observa después de la ruptura de un aneurisma. La forma y la ubicación del aneurisma pueden predecir su comportamiento y también determinar qué opción de tratamiento es probable que sea la mejor. Alternativamente, si el aneurisma representa un bajo riesgo de ruptura o un alto riesgo quirúrgico, podemos optar por seguirlo con imágenes en serie. La intervención está diseñada para detener el flujo de sangre hacia el aneurisma, eliminando así el riesgo de hemorragia. Se puede realizar de forma endovascular rellenando el aneurisma desde dentro («coiling» endovascular), o mediante técnicas microquirúrgicas abiertas («clipaje»).
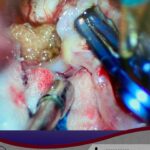
Clipaje (resolución) Quirúrgico
Se hace una pequeña incisión detrás de la línea del cabello y se extrae un trozo de hueso para permitir el acceso al aneurisma. Se identifica el aneurismabajo visión microquirúrgica, con sus ramas y uno o más clips aplicados externamente a su cuello. Cuando se cura el aneurisma, se reemplaza el hueso con placas especiales de titanio y se cierra la incisión.
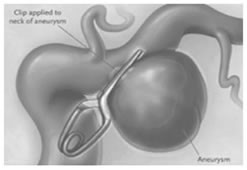
Aneurisma clipado
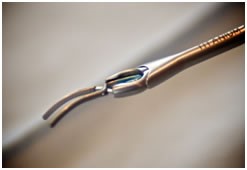
Clip y soporte para aneurisma
Malformaciones arteriovenosas (MAV)
Las malformaciones arteriovenosas o MAV son anomalías congénitas que afectan a los vasos sanguíneos de una región específica del cerebro. Son el resultado de una interrupción de la secuencia normal y progresiva del tipo de pared de los vasos sanguíneos desde la arteria hasta el capilar y la vena. En lugar de este cambio secuencial, existe un nido o maraña de vasos bajo presión arterial, que desvía la sangre directamente de la circulación arterial de alta presión a la circulación venosa, sin ralentización y con poca disminución de la presión. El resultado son flujos altos constantes y presión elevada en toda la MAV. Esto genera una tensión de cizallamiento anormal en los vasos y puede provocar la ruptura de la pared del vaso y una hemorragia espontánea.
Además de las consecuencias locales del alto flujo y las presiones venosas elevadas, el cerebro cercano se ve privado de su flujo sanguíneo. Esto es particularmente cierto con MAV grandes y puede resultar en lo que se conoce como síndrome de «robo». Esto puede causar problemas neurológicos, si el cerebro cercano es funcionalmente importante o «elocuente». Las malformaciones arteriovenosas pueden presentarse con hemorragia espontánea, convulsiones, un problema o déficit neurológico o dolores de cabeza. Con la tomografía computarizada y la resonancia magnética mucho más frecuentes ahora, también se pueden encontrar de manera incidental.
Las decisiones de manejo se basan en equilibrar el riesgo estimado de hemorragia inmediata y futura («el riesgo acumulado de por vida) versus el riesgo de erradicar la lesión con tratamiento. Por supuesto, a pesar del uso de tablas complejas y métodos estadísticos, no es posible conocer con certeza la historia natural de cualquier individuo. La mayoría de las personas citan que el riesgo anual de hemorragia asociada con una MAV es de entre el 2 y el 4 %. Existen ciertos factores de riesgo que pueden aumentar esta probabilidad, como hemorragia previa, aneurismas arteriales o intranidales, flujo venoso restringido y condiciones respiratorias o médicas subyacentes Cada hemorragia también conlleva la posibilidad de muerte o accidente cerebrovascular y discapacidad.
Se pueden usar varias modalidades de imagen para definir la MAV. La TC (Tomografía) y su variante Angiotomografía brindan información sobre la ubicación y la anatomía vascular estática, incluidos los vasos que irrigan y drenan la MAV. La resonancia magnética nos dice en qué parte del cerebro se encuentra la MAV y ayuda a medir el riesgo y los enfoques quirúrgicos y brinda información sobre hemorragias previas. La angiografía cerebral brinda información dinámica detallada sobre los patrones de flujo y el drenaje venoso. Es la prueba más sensible y poderosa, sin embargo, es técnicamente más «invasiva» y conlleva un riesgo muy pequeño de accidente cerebrovascular.
Las recomendaciones de tratamiento pueden variar desde la observación y la medicación hasta la escisión microquirúrgica, pero otras formas de tratamiento se están volviendo más prominentes a nivel mundial. El bloqueo de los alimentadores arteriales internamente, a través de la arteria, se denomina «embolización» y es extremadamente útil para que la cirugía sea más segura. Suele ser una maniobra preoperatoria. Ocasionalmente, puede ser el único tratamiento requerido.
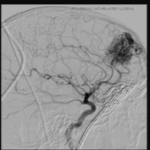
Malformación
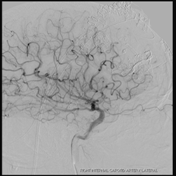
Post resección
Las malformaciones arteriovenosas también se pueden curar con «radiocirugía». Esta modalidad implica el uso de potentes ordenadores para dirigir una disposición de rayos de radiación hacia el volumen de las MAV. Las formas MAV suelen ser complejas y se necesita una gran cantidad de planificación en la orientación. Esta forma de tratamiento no tiene un efecto inmediato y da como resultado la obliteración lenta del flujo dentro de la MAV durante varios años. De las lesiones de bajo volumen que se tratan, entre un 70 a 85% se curarán. Se necesitan resonancias magnéticas y angiogramas de progreso para establecer la cura. Las lesiones de 3 cm solían ser el límite superior en tamaño de las lesiones específicas, pero es posible tratar lesiones más grandes si se reduce la dosis «marginal», la que se administra al borde de la lesión. Se necesita la dosis marginal correcta para obtener el mejor equilibrio entre la curación de la lesión y la protección del cerebro.
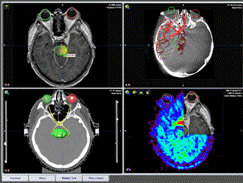
Planificación de radiocirugía
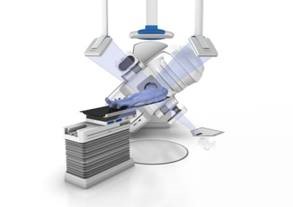
Radiocirugía Estereotáctica Linac
Malformaciones cavernosas
Las malformaciones cavernosas son colecciones focales de vasos dilatados de paredes delgadas bajo baja presión y bajo flujo. Suele haber evidencia de hemorragia previa en o alrededor de la lesión y tienen un aspecto de RM muy característico. Se presentan formas familiares y pueden ser solitarias o múltiples. Pueden presentarse con convulsiones, eventos neurológicos, hemorragia o pueden encontrarse como un hallazgo incidental. Aquellas lesiones que no causan síntomas se observan con resonancia magnética. Se eliminan las malformaciones sintomáticas accesibles.
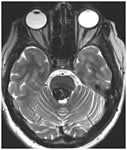
Una malformación cavernosa del tronco encefálico
Enfermedad de Moya Moya
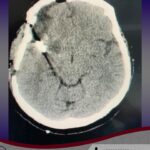
Esta es una enfermedad poco conocida de las principales arterias en la base del cerebro. Se observa un estrechamiento progresivo en las arterias grandes y, en respuesta a esto, se forma una red de vasos finos en un intento de mantener el suministro de sangre al cerebro hambriento. La afección se presenta con Ataques Isquémicos Transitorios o isquemia, o con hemorragia intracerebral. El diagnóstico definitivo se realiza con angiografía cerebral. El tratamiento consta de una variedad de estrategias desde la observación hasta la cirugía de bypass extracraneal – intracraneal. Los tratamientos endovasculares no suelen recomendarse debido a la fragilidad de los vasos y la reestenosis. Además, algunos procedimientos relativamente simples pueden mejorar el flujo sanguíneo y ayudar con los síntomas.
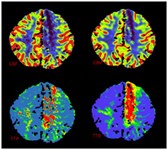
Hallazgos típicos de perfusión en TC en la enfermedad de Moya Moya
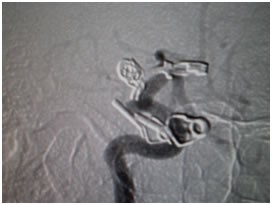
Aneurisma recurrente visto cerca de clips
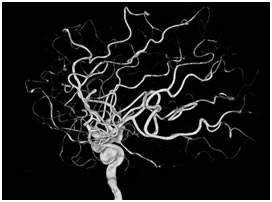
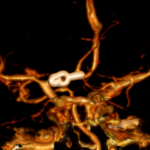
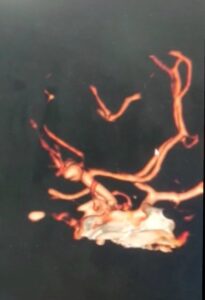
Angiografía cerebral 3D que muestra un aneurisma
Servicios en Quito
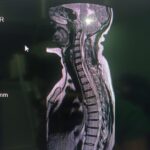
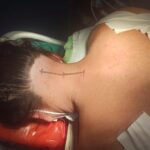
Cirugía de columna vertebral
Corrección de posibles anomalías de carácter estructural
Enfermedad del disco
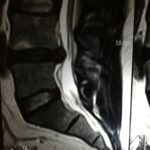
Las enfermedades del disco es probablemente la enfmerdad que con mayor frecuencia tratan los neurocirujanos y cirujanos de columna. Prolapso de disco agudo, disco abultado, hernia de disco o disco roto son términos comúnmente utilizados para describir las fallas de esta estructura. Cuando los síntomas son nuevos, la secuencia típica es dolor de espalda en la región del disco seguido de dolor de irritación nerviosa en el brazo o la pierna. Esto se llama dolor radicular, y algunas personas usan el término ciática cuando la pierna está afectada.
Un prolapso de disco de larga data puede presentarse con dolor crónico de espalda, cuello, brazo, hombro o pierna, en cualquier combinación. Las tres partes de la columna vertebral móvil pueden verse afectadas, pero es mucho más probable que las regiones lumbar y cervical causen síntomas. Esto se debe a la movilidad relativa y las cargas colocadas en estas regiones.
Los síntomas causan dolor que suele empeorar con la carga y se alivia con el reposo o las posiciones flexionadas. El dolor de brazos o piernas es muy común y, cuando es más intenso, puede haber entumecimiento o debilidad de una extremidad o disfunción de la mano. La distribución del dolor o síntomas neurológicos está determinada por el nervio afectado y depende de si el disco es de origen cervical, torácico o lumbar. Cuando hay compresión de la médula espinal, la marcha, el equilibrio y la continencia pueden verse afectados. La cirugía está indicada si existe un problema neurológico importante o si el dolor no responde bien a medidas simples. La discectomía simple, la microdiscectomía, la discectomía mínimamente invasiva o la discectomía cervical anterior y la artrodesis pueden ser muy eficaces en pacientes seleccionados que no responden al reposo, la analgesia y otras medidas conservadoras.
Otra problema que comúnmente afecta al disco es la enfermedad discal degenerativa que puede provocar síntomas incapacitantes como dolor, pérdida de las fuerza en extremidades, dificultad para la marcha etc . Esto puede afectar a cualquier región o zona de la columna vertebral, pero principalmente a la columna cervical y lumbar. Estos problemas pueden llegar a requerir tratamientos que van van desde la fisioterapia hasta cirugías complejas que involucran el reemplazo de discos y soporte con tornillos.
Neuralgia
Cuando se comprime un nervio espinal, provoca un tipo de dolor característico. A menudo es bastante grave y generalmente depende de la posición. La distribución y el carácter del dolor pueden ayudar a determinar qué nervio se está comprimiendo. Para aquellos pacientes que no responden bien al descanso ya los medicamentos, la descompresión quirúrgica del nervio afectado es muy eficaz para tratar el dolor. Hasta el 90% de los casos cuidadosamente seleccionados recibirán un alivio total o casi total.
Dolor de espalda
Aunque es muy común, el dolor de espalda puede ser causado por una gran cantidad de condiciones y no siempre es posible aclarar la causa con absoluta certeza. Los discos intervertebrales, los cuerpos vertebrales y las articulaciones facetarias son fuentes comunes de dolor de espalda. Cuando el tratamiento conservador falla, se puede considerar la intervención quirúrgica en los casos en que se puede identificar con confianza la fuente del dolor. A veces se requieren pruebas adicionales (p. ej., discografía) para establecer qué pacientes se beneficiarán de la intervención.
Enfermedad de las articulaciones facetarias
Las articulaciones facetarias son un componente importante de la columna vertebral que garantiza la estabilidad y permite un rango de movimiento seguro. Cuando la enfermedad afecta a estas articulaciones, suele haber agrandamiento de la articulación y acumulación de líquido, lo que a menudo provoca el estrechamiento del canal espinal y la compresión de los nervios subyacentes. Los quistes sinoviales pueden ocurrir debajo de la articulación. Puede haber dolor referido de la articulación. Las inyecciones facetarias pueden tener un papel cuando hay dolor aislado en relación con esto. Los tratamientos quirúrgicos comunes incluyen la resección de quistes, facetectomía, laminectomía o procedimiento de fusión.
Inestabilidad y deformidad
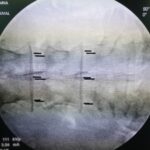
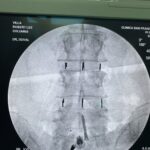
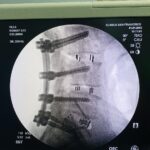
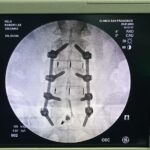
La alineación o angulación anormal de la columna puede causar síntomas incapacitantes. La forma más común de esto es el resultado de los cambios de desgaste que afectan los discos intervertebrales y las articulaciones facetarias suprayacentes. Esto puede provocar el movimiento o desplazamiento de una vértebra con respecto a su vecina, lo que se denomina espondilolistesis. Una forma congénita de esto también se observa en la columna lumbar y resulta de un defecto en el hueso puente llamado «pars». Cuando es sintomático o progresivo, un procedimiento de descompresión o fusión puede ser muy eficaz. Por lo general, en estos casos se recomendaría una fusión instrumentada.
Trauma
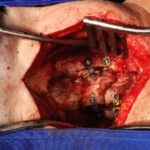
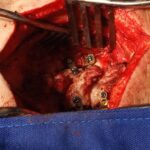
La lesión de la columna es una causa muy común de dolor de espalda y cuello. Esto puede variar desde un trauma mayor hasta lesiones menores por latigazo cervical o incluso cambios de posición repentinos. El resultado pueden ser fracturas óseas o lesiones por aplastamiento, lesiones facetarias, ruptura de ligamentos o disco. El punto de partida es definir la lesión, el mecanismo y las estructuras involucradas con la mayor precisión posible. Sin embargo, no siempre es posible definir claramente la causa del dolor, como en algunos casos de lesiones por latigazo cervical. Las lesiones estables se pueden tratar con reposo e inmovilización con collares y aparatos ortopédicos especiales y se siguen con imágenes en serie. Las lesiones inestables requieren cirugía. Las estrategias quirúrgicas comúnmente utilizadas incluyen ADCF, corporectomía, fusiones instrumentadas y fusiones de masa lateral.
Tumores de columna
Los tumores pueden afectar la columna vertebral o las vértebras, así como el contenido del canal espinal; la médula espinal, las raíces nerviosas y los tejidos epidurales. Los síntomas más comunes que causan tumores son el cáncer en forma de depósitos metastásicos. Estos tumores pueden presentarse con dolor por compresión o fractura del nervio o con disfunción de la médula espinal/nervio. Los tumores óseos primarios de la columna vertebral, como el cordoma, el sarcoma o el condrosarcoma, son mucho menos comunes. A menudo se requiere una combinación de cirugía y radiación para el tratamiento. Los hemangiomas son tumores benignos frecuentes de la columna vertebral. En ocasiones son sintomáticos y, de ser así, también se pueden considerar para el tratamiento.
Otros tumores surgen de los revestimientos de la médula espinal o del interior de su sustancia. Meningioma, schwannoma, neurofibroma, astrocitoma, ependimoma son los tipos más comunes. Por lo general, se requiere cirugía para establecer un diagnóstico, para eliminar los efectos de presión de la médula espinal y las raíces nerviosas y, a veces, para proporcionar estabilidad. Los tumores se pueden subclasificar según la localización y la estructura de origen en intradurales, extradurales, intrínsecos o extrínsecos.
Microdiscectomía / Foramenotomía
Los nervios espinales se vuelven sintomáticos y producen dolor cuando se comprimen. Más comúnmente, un prolapso de disco empujará el nervio contra una estructura ósea suprayacente. Una microdiscectomía describe el procedimiento en el que la pequeña porción problemática del disco prolapsado se extrae utilizando un aumento y un enfoque unilateral (de un solo lado). El foramen se refiere al túnel a través del cual los nervios espinales salen del canal espinal. Cuando el nervio se comprime aquí, parte del túnel se abre para aliviar el nervio. Esto se llama «foramenotomía».
Laminectomía / Hemilaminectomía
Las láminas forman parte de la estructura del anillo posterior de cada vértebra que rodea la médula espinal y las estructuras neurales centrales. Una laminectomía elimina parte de este anillo para permitir el acceso a las estructuras comprimidas debajo. Cuando hay estenosis del canal, esto por sí solo suele ser suficiente para tratar los síntomas. Cuando los síntomas son de un solo lado, la cirugía se puede minimizar aún más quitando solo una parte de este anillo posterior, la «hemi-lámina». También se puede lograr un acceso indirecto al lado contralateral (opuesto).
Cirugía mínimamente invasiva
Este término se refiere a una nueva forma de realizar la cirugía de columna, con la ayuda de sistemas tubulares de retractores en lugar de a través de una incisión abierta. Está diseñado para minimizar el trauma muscular y acortar los tiempos de recuperación postoperatoria. En mi opinión, la compensación puede ser la exposición y la seguridad. La técnica debe utilizarse de forma selectiva en este momento. En este sentido ofrecemos a nuestros pacientes practicamente toda la gamma actual de primer orden mundial de las técnicas mínimamente invasivas para resolver las patologías de la columna vertebral. Las técnicas de mínima invasión que ofrecemos van desde la cirugía de hernia de disco hasta complejas instrumentaciones para reemplazar discos o cuerpos vertebrales por diferentes rutas de mínimo acceso (abdominal anterior, abdominal lateral, posterior) y colocación de tornillos de soporte percutáneos (que entran a traves de mínimos orificios en la piel).
Cirugía de preservación del movimiento
Cada segmento de la columna vertebral permite una pequeña cantidad de movimiento a través del disco intervertebral y las articulaciones facetarias. Esto permite la flexión y extensión, la flexión lateral y algo de rotación. Estos movimientos, cuando se combinan en muchos segmentos, permiten que se realicen todas nuestras actividades diarias habituales. Siempre que sea posible, se prefieren los procedimientos simples a las operaciones de fusión para preservar este movimiento. Sin embargo, si el problema principal es con el disco o con un movimiento anormal, entonces una fusión puede ser la intervención más adecuada.
Fusión instrumentada
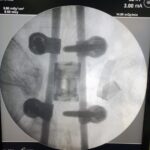
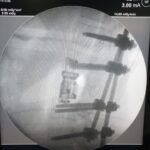
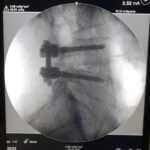
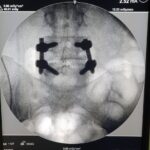
Una fusión está diseñada para unir dos o más segmentos de forma permanente. Está indicado cuando el disco interpuesto es la fuente del dolor de espalda o si existe una inestabilidad o movimiento evidente a lo largo del nivel. La forma más común de hacerlo inicialmente es con tornillos pediculares de titanio, fijados con varillas y casquillos. En el momento de la cirugía, se colocarán injertos óseos y suplementos para permitir una fusión ósea. Con el tiempo, esto proporcionará la fuerza de la fusión. La alineación y las curvaturas también se pueden corregir con fusiones instrumentadas.
Discos extraforamenales / Discos laterales
Ocasionalmente, un prolapso de disco estará fuera del canal espinal normal y afectará el curso del nervio en esta ubicación. El nervio es muy sensible en este punto de su curso y para los pacientes con síntomas graves o refractarios, la cirugía puede ser muy eficaz. Se utiliza un enfoque especial para corregir el problema.
Servicios en Quito
Cirugía de medula espinal y nervios
Corrección de anomalías en medula y nervios que requieren intervención quirúrgica
Enfermedades de la médula espinal que requieren manejo quirúrgico
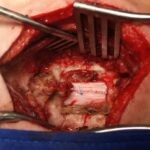
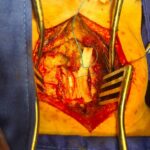
En los apartados de patologías de la columna vertebral podemos ver que ciertos pacientes pueden tener un daño implícito asociado de la médula espinal provocados en casos tales como trauma de la columna vertebral y en muchos pacientes una cirugía correcta bien indicada y a tiempo puede hacer la diferencia entre una recuperación funcional o no de la médula espinal. En este apartado mencionaré las patologías que se originan de la propia médula espinal o que la afectan por contiguidad y que por ciertos son patologías que me apasiona mucho resolver. Básicamente las enfermedades que comentaré son los tumores raquimedulares y la siringomielia.
Tumores Raquimedulares
Estos tumores se dividen en intradurales y extradurales. Los tumores intradurales son aquellos que se encuentran dentro del compartimento donde se alberga la médula espinal es decir por dentro de la envoltura mas externa que es la duramadre. Estos a su vez se dividen en intramadulares (que se originan del propio tejido de la médula espinal) y extramedulares que estan el mismo compartimento de la médula y usualmente pueden comprimirla y comprometer su función, sin embargo no se origian de ella. Los dos principales tumores intramedulares por su frecuencia son los ependimomas y astrocitomas. Los tumores extramedulares intradurales más representativos son el meningioma y el neurinoma. Existen en ambos grupos otras lesiones menos frecuentes que también podemos resolver con bastante solvencia cuando se presentan en nuestra práctica diaria.
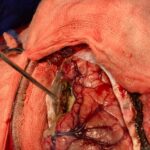
Los ependimomas y astrocitomas son lesiones que requieren usualmente manejo quirúrgico pero según su carcacerística histopatológica que define su benignidad o no, pueden requerir manejo suplementario a base de quimioterapia o radioterapia para lograr mejores tasas de curación y/o sobrevida. Estas lesiones deben ser resecadas además de visión microquirúrgica con vigilancia neurofisiológica que mejora los resultados.
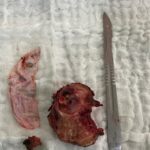
Sugiero ver ejemplo de tumor intramedular muy particular y raro en sección de casos, operado con excelentes resultados.
Los meningiomas y astrocitomas son lesiones usualmente benignas pero que pueden provocar debido a su crecimiento y compresión sobre la médula espinal consecuencias funcionales devastadoras como impedir el movimiento de las extremidades, invalidando parcial o totalmente a los pacientes. Afortunadamente la resección(exéresis) adecuada puede resolver el problema y tenemos una expriencia adecuada en estas patologías.
Los tumores extradurales afectan el tejido óseo de las vértebras así como los tejidos blandos adyacentes(ligamentos,músculosetc), sin embargo pudiera existir un crecimiento importante que comprometa el conducto raquídeo y estructuras nerviosas. En este grupo están los tumores óseos(vertebrales primarios) por un lado y por otro las metástasis. En el primer grupo existe una variedad de lesiones benignas y otras malignas que requieren acciones que van desde biopsia, resección única o suplementada con quimioterapia y/o radioterapia.
Las metástasis son lesiones que implican la presencia de otra lesión tumoral lejana o sistémica que afectan o invaden la columna vertebral y pueden tener contexto de malignidad; su tratamiento depende del compromiso vertebral y neurológico del paciente; pueden necesitar desde una simple biopsia hasta descompresión de estructuras neurológicas, resección parcial o total que pudiera ameritar incluso instrumentación (colocación de prótesis) para mantener la alineación y balance de la columna vertebra.
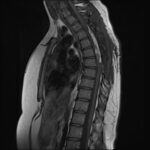
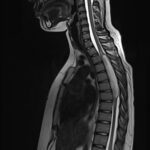
Siringomielia
Es una enfermedad de la médula que consiste en una dilatación anormal dentro de ella con acúmulo excesivo de líquido que afecta las funciones sensitivas y motoras provocando gran variedad de síntomas y discapacidades en los pacientes. La causa es explicada básicamente por varias teorías relacionadas con una alteración en la circulación del líquido cefalorraquideo que pueden ser provocados por varias entidades tales como tumores medulares, malformaciones congénitas, trauma o incluso de forma idiopática (desconocida). Suele ser necesario realizar tratamiento de la patología de base o llevar a cabo un manejo quirúrgico dirigido directamente sobre la siringomielia aliviando la presión interna en la médula espinal usualmente drenando y derivando dicho exceso de líquido fuera del espacio anormal. Estos tratamientos pueden representar un alivio y mejoría importantes que devuelve la funcionalidad a los pacientes o evitar el deterioro neurológico cuando este ya ha empezado.
Síndrome del túnel carpiano
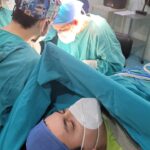
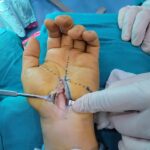
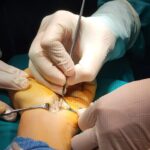
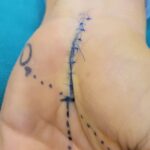
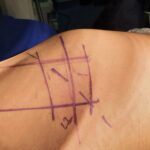
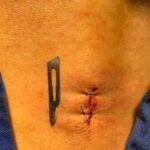
El nervio mediano pasa a través de un túnel al entrar en la mano. Si los límites del túnel se llenan, el contenido se comprime y la función puede verse afectada. El nervio mediano es la más sensible de estas estructuras y, si se comprime, puede haber síntomas neurológicos y de dolor que afecten la mano y el antebrazo. El diagnóstico se realiza clínicamente y con el uso de electrodiagnósticos. La cirugía es necesaria en todos los casos, excepto en los muy leves, y es sencilla. Esto se llama descompresión del túnel carpiano, donde se abre el techo superficial del túnel y se crea espacio para el nervio subyacente. Sugiero ver caso ejemplo.
Neuropatía cubital
El nervio cubital comúnmente se comprime en un túnel ligamentoso (fibroso) que atraviesa alrededor del interior del codo. Los síntomas y signos son característicos y el diagnóstico se confirma con pruebas de conducción nerviosa. La cirugía, una descompresión del nervio cubital, consiste en abrir el túnel y, en algunos casos, mover el nervio a un lugar cercano más seguro.
Neuralgia trigeminal
Cuando el nervio trigémino (nervio para la sensación facial) es comprimido por una arteria cercana, se puede desarrollar un síndrome de dolor llamado «neuralgia del trigémino». Esto da como resultado episodios de dolor insoportable que afectan un lado de la cara. En los casos en que los síntomas están mal controlados con medicamentos, entonces una operación relativamente simple, en la que la arteria afectada se separa del nervio trigémino con una pequeña pieza de material inerte, es muy eficaz para aliviar el dolor. Esto se llama descompresión microvascular. Sugiero ver video de caso ejemplo.
Espasmo hemifacial
El espasmo hemifacial es una condición poco común de irritación que afecta el nervio motor grande llamado nervio facial. Resulta en movimientos involuntarios de varias partes de la cara, generalmente comenzando con los músculos de los ojos. Algunos medicamentos pueden ser efectivos y muchos pacientes se benefician a corto plazo de las inyecciones percutáneas de Botox. Cuando estas medidas fallan, la cirugía puede ser muy eficaz para brindar una solución permanente. Por lo general, se encuentra un asa arterial cercana que comprime el nervio cerca de su origen. El asa vascular se extrae suavemente del nervio y se coloca un apósito suave para mantenerlo alejado. Los resultados a largo plazo son muy buenos. Sin embargo, el procedimiento conlleva un pequeño riesgo de pérdida auditiva en el mismo lado. Sugiero ver video de caso ejemplo.
03. Cirugía de medula espinal y nervios
Casos en Quito
Casos demostrativos
01. Cirugía cerebral
02. Cirugía de columna
Dirección
Hospital de los Valles: Cumbayá
Citas
096 841 4286
Escríbenos
doctor@duvalmolina.com